Загальні відомості про збудник
Вірус Епштейна-Барр (EBV) — широко розповсюджений вірус герпесу 4 типу, який поширюється через інтимний контакт між чутливими особами та безсимптомними носіями EBV. EBV є основним збудником інфекційного мононуклеозу (ІМ), зберігається безсимптомно протягом усього життя майже у всіх дорослих і пов’язаний із розвитком В-клітинних лімфом, Т-клітинних лімфом, лімфоми Ходжкіна, карциноми носоглотки та карциноми шлунка у деяких пацієнтів.
Мішенню для вірусу є B-клітини: використовуючи їх молекулярний механізм для реплікації вірусного геному, він змушує В-клітини диференціюватися в В-клітини пам’яті, які потім можуть переміщатися в систему кровообігу або стати латентними, доки тригер не спричинить повторну активацію.
Як і інші представники родини герпесвірусів, EBV має латентну фазу. Основними клітинами-господарями людини для EBV є B-лімфоцити, T-лімфоцити, NK-клітини, епітеліальні клітини та міоцити. На відміну від вірусу простого герпесу (ВПГ) або цитомегаловірусу (ЦМВ), EBV здатний до трансформації В-клітин, але зазвичай не має цитопатичної дії.
Більшість первинних інфекцій EBV у всьому світі є субклінічними. Існує два основних типи EBV. Приблизно у 90-95% дорослих визначаються антитіла до EBV; проте дослідження показують, що первинна інфекція EBV може виникати в більш пізньому віці у дітей, які проживають у розвинених країнах.
Читайте також: Вакцинація та вагітність. Частина 1
Шляхи передачі
- При захворюванні на інфекційний мононуклеоз і навіть після одужання вірус може виділятися зі слиною у великих кількостях протягом тривалого періоду: в середньому протягом приблизно шести місяців після початку захворювання, хоча є дані, що після інфікування вірус Епштейна-Барра (EBV) може періодично виділятись у ротоглотці протягом десятиліть. Вірус може виділятись у ротоглотці пацієнтів з інфекційним мононуклеозом протягом 18 місяців після клінічного одужання.
- Грудне вигодовування — EBV був виділений у грудному молоці здорових жінок, які годують груддю, проте в одному з досліджень не було виявлено різниці в серопозитивності EBV між немовлятами, які були виключно на грудному або штучному вигодовуванні, що свідчить про те, що грудне вигодовування не є важливим шляхом передачі.
- Статевий шлях передачі — EBV також був виділений як в епітеліальних клітинах шийки матки, так і в спермі. Незважаючи на виявлення EBV у статевих виділеннях, дослідження не змогли з точністю визначити, чи був EBV отриманий оральним чи статевим шляхом.
- Передача EBV може здійснюватись також у випадку користування спільним посудом (при неналежній його обробці).
- Трансмісія можлива також через трансплантацію стовбурових клітин і органів, а також шляхом переливання крові.
Читайте також: Небезпечний грип та лікування противірусними препаратами
Патогенез
Контакт вірусу Епштейна-Барра (EBV) з епітеліальними клітинами ротоглотки забезпечує реплікацію вірусу, вивільнення EBV в орофарингеальний секрет та інфікування В-клітин у лімфоїдних скупченнях рото глотки. EBV-інфіковані В-клітини відповідають за поширення інфекції по лімфоретикулярній системі. Інкубаційний період до розвитку симптомів в середньому триває від чотирьох до восьми тижнів.
Первинна EBV-інфекція В-лімфоцитів індукує синтез антитіл, спрямовані проти вірусних і неспоріднених антигенів, т. зв. гетерофільних антитіл. Ці антитіла є гетерогенною групою переважно імуноглобулінів IgM, які не реагують перехресно з антигенами EBV. Рідко інфіковані клітини виробляють антинейтрофільні, антиеритроцитарні та антитромбоцитарні антитіла, які відповідають за деякі менш поширені клінічні прояви.
EBV-специфічні цитотоксичні Т-лімфоцити вважаються необхідними для контролю гострої та реактиваційної інфекції. Активація Т-клітин призводить до утворення Т-хелперами 1-го типу цитокінів інтерлейкіну-2 та інтерферону-гамма. Атипові лімфоцити, які з’являються в периферичній крові пацієнтів із гострим ІМ протягом перших трьох тижнів після появи симптомів, є переважно активованими (HLA-DR+) CD8+ Т-клітинами, а також включають CD16+ природні клітини-кілери (NK).
Проте EBV може зберігатись протягом усього життя, перебуваючи в латентному стані із періодичною реактивацією з оральним виділенням EBV. З іншого боку, недостатні клітинні імунні відповіді можуть призвести до погано контрольованої EBV-інфекції та/або спричинити розвиток EBV-індукованих злоякісних новоутворень. Навіть за достатньої імунної відповіді деякі епідеміологічні дослідження пов’язують ІМ із підвищеним ризиком інших захворювань, таких як лімфома Ходжкіна та інші види раку.
Читайте також: Біотероризм - що це та чим він небезпечний?
Зокрема, нещодавно вчені з’ясували, що інфекція EBV може буде тригерним чинником розвитку розсіяного склерозу (РС). Вони дійшли висновку, що тяжкість первинної інфекції EBV сильно корелює з розвитком РС через багато років, і, ймовірно, РС залежить від початкової імунної відповіді на інфекцію EBV. Неспроможність контролювати цю первинну інфекцію може призвести до колонізації фолікулів В-клітин пам’яті та Т-клітин у доступних місцях ЦНС, таких як третинні лімфоїдні структури, які унікально схильні до індукції імунної патології в ЦНС. Час зараження, ймовірно, сприяє елімінації імунною системою вірусних аутореактивних Т-клітин і антитіл, які націлені на компоненти ЦНС.
Клінічні прояви
Типові ознаки інфекційного мононуклеозу (ІМ) включають підвищення температури тіла, фарингіт, аденопатію, втомлюваність і атиповий лімфоцитом, які часто супроводжуються загальною інтоксикацією (головний біль, загальна слабкість, нездужання тощо).
Ураження лімфатичних вузлів при ІМ зазвичай є симетричним і частіше охоплює задні шийні та задні вушні вузли. Лімфаденопатія також може стати більш генералізованою, що є характерною ознакою ІМ і дозволяє диференціювати від інших причин фарингіту; вона досягає піку в перший тиждень, а потім поступово спадає протягом двох-трьох тижнів.
Фарингіт часто супроводжується запаленням слизової глотки та появою ексудату на мигдаликах, який може виглядати білим, сіро-зеленим або навіть некротичним. Іноді присутні піднебінні петехії зі смугастими крововиливами та плямистими червоними плямами.
Рідкісні ускладнення ІМ включають перитонзилярний абсцес або оклюзію дихальних шляхів, що є вторинним у зв’язку з набряком м’якого піднебіння та мигдаликів.
Інші клінічні прояви
Спленомегалія та розрив селезінки. Спленомегалія спостерігається у 50-60 відсотків пацієнтів з ІМ і зазвичай починає зменшуватись на третьому тижні хвороби. Розрив селезінки є рідкісним, але потенційно небезпечним для життя ускладненням ІМ. За оцінками, це трапляється в одному-двох випадках на тисячу. Типовими проявами є біль у животі та/або зниження гематокриту.
Інфаркти селезінки також описані як рідкісні наслідки ІМ.
Висип — у пацієнтів з ІМ іноді спостерігається генералізований макулопапульозний, уртикарний або петехіальний висип, тоді як вузлувата еритема зустрічається рідко.
Раніше вважалося, що макулопапульозний висип зазвичай виникає після введення ампіциліну або амоксициліну; однак іноді цей симптом описують після введення інших антибіотиків, включаючи азитроміцин, левофлоксацин, піперацилін/тазобактам і цефалексин. Поява висипу може бути взагалі не пов’язана з антибіотиками. Вважається, що, у випадку складнощів при диференціюванні бактеріального тонзиліту й ураження мигдаликів при інфекційному мононуклеозі характерною ознакою останнього є поява висипу після призначення антибіотиків.
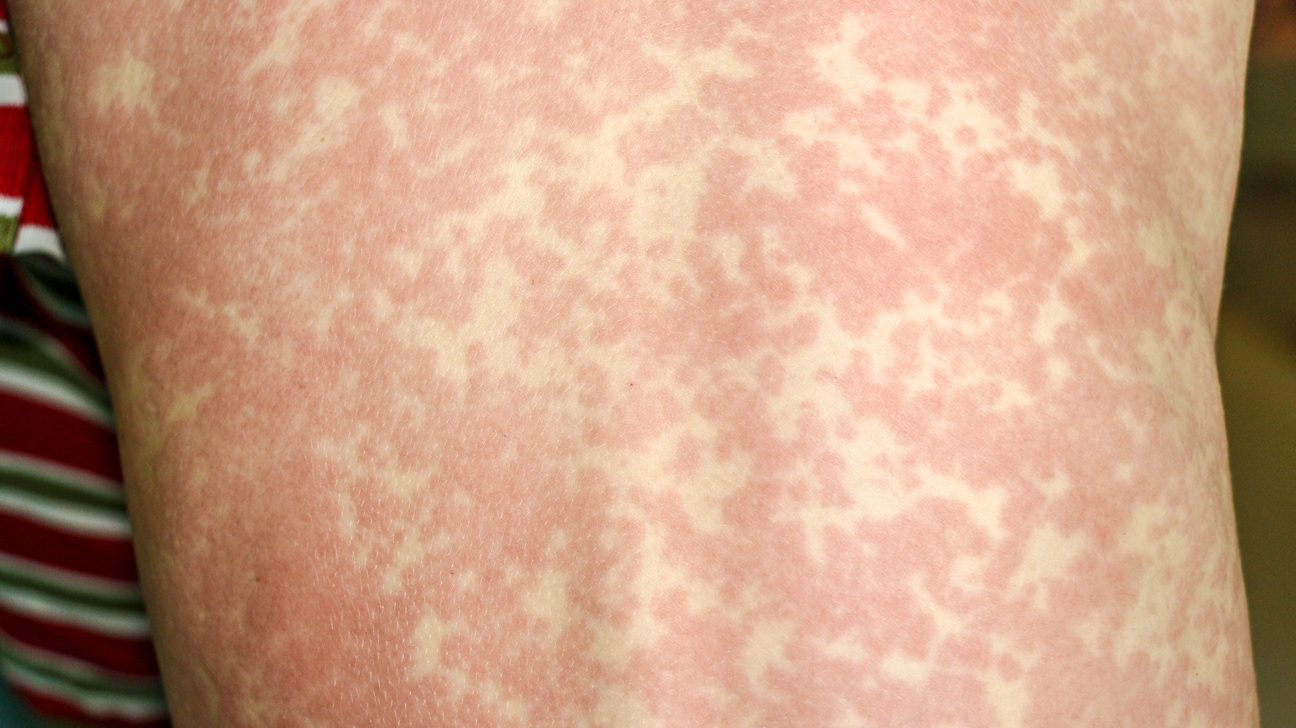
Механізм, відповідальний за цей висип, недостатньо вивчений, але він може являти собою транзиторну вірусну імунну зміну, що призводить до розвитку оборотної реакції гіперчутливості уповільненого типу на антибіотик.
Неврологічні синдроми включають синдром Гієна-Барре, параліч лицевого та інших черепних нервів, менінгоенцефаліт, асептичний менінгіт, поперечний мієліт, периферичний неврит, неврит зорового нерва та енцефаломієліт.
EBV-інфекція під час вагітності. Існує мало доказів тератогенного ризику для плода у жінок, у яких розвивається інфекція під час вагітності. Трансплацентарна передача EBV є рідкою.
Характерні зміни лабораторних показників
Найпоширенішою лабораторною знахідкою, пов’язаною з ІМ, є лімфоцитоз, який визначається як абсолютна кількість >4500/мікл або, у периферичному мазку, диференціальна кількість >50 відсотків. У мазку може також виявлятись значний атиповий лімфоцитоз, який визначається як більше 10 відсотків від загальної кількості лімфоцитів. Більшість реактивних лімфоцитів у пацієнтів з ІМ є CD8+ цитотоксичними Т-клітинами.
У деяких пацієнтів спостерігається легка відносна і абсолютна нейтропенія і тромбоцитопенія, які, як правило, є лише знахідками і не несуть особливого клінічного значення.
Читайте також: Ротавірус
Незвичайні гематологічні прояви включають гемолітичну анемію, тромбоцитопенію, апластичну анемію, тромботичну тромбоцитопенічну пурпуру/гемолітико-уремічний синдром і дисеміноване внутрішньосудинне згортання крові. Деякі з цих ускладнень є результатом індукованого EBV синтезу антитіл до власних еритроцитів, лейкоцитів і тромбоцитів. Гемолітична анемія зазвичай асоціюється з анти-I холодовим аглютиніном.
Первинна інфекція EBV також є добре описаним тригером гемофагоцитарного лімфогістіоцитозу, рідкісного захворювання, що характеризується цитопеніями, порушеннями функції печінки, коагулопатіями, високим рівнем феритину в сироватці крові та іншими ознаками та симптомами вираженого системного запалення.
Серед лабораторних відхилень для ІМ характерне також підвищення печінкових ферментів.
Лікування
Основою лікування для осіб з ІМ є підтримуюче лікування. Ацетамінофен або нестероїдні протизапальні препарати рекомендуються для лікування лихоманки, дискомфорту в горлі та нездужання. Забезпечення надходження достатньої кількості рідини та повноцінного харчування також важливе. Розумно забезпечити достатній відпочинок, хоча повний постільний режим необов’язковий.
Громадська організація INgenius – україномовна медична платформа, що пропагує доказову медицину серед спільноти лікарів в Україні з 2016 року. Наша команда створила відкриту базу з перекладених протоколів лікування, аналітичних статей про достовірні методи лікування та розбори фуфломіцинів. Також ми організовуємо на високому рівні події для медиків.
Якщо Ви хочете ще більше доказового україномовного контенту, цікавіших експериментів та практичних заходів, підтримайте нас за допомогою донатів!
Зібрані кошти будуть витрачені на:
- технічне забезпечення сайту;
- щомісячний платіж за платформи такі як ZOOM, telegram і т.д.;
- оплату дизайнера;
- безкоштовні заходи;
- рекламу.
Кожний Ваш внесок - це вклад у майбутнє не тільки наше як платформи, але й також у прогресивний розвиток доказової медицини в України.
Revolution in you!
Кожний Ваш внесок - це вклад у майбутнє не тільки наше як платформи, але й також у прогресивний розвиток доказової медицини в України.
Revolution in you!

info@ingeniusua.org
- 582
- 1299