
Хвороба Кавасакі (синдром Кавасакі, шкірно-слизовий синдром, гостра фебрильна хвороба раннього дитинства) – це системний васкуліт, для якого характерне ураження великих, середніх та дрібних артерій в поєднанні зі шкірно-слизовим лімфатичним синдромом. Він розвивається в основному у дітей в ранньому віці.
Хоча хворобою Кавасакі хворіють переважно діти монголоїдної раси, для України цей діагноз також залишається актуальним. На Львівщині за останні пів року було діагностовано хворобу Кавасакі у 1-річного хлопчика, також було зафіксованохворобу Кавасакі асоційовану з COVID-19 у 6-ти річної дівчинки.
Хвороба Кавасакі (ХК) найбільш поширена серед представників монголоїдної раси. Розвивається у дітей віком до 5 років, пік хвороби припадає на перші 2 роки життя. Співвідношення чоловіків та жінок становить 1,4:1,0.
Етіологія цього захворювання залишається невідомою, але дослідники пов’язують початок захворювання з інфекційним фактором.
Клінічна картина
Клінічна класифікація ХК за перебігом:
- 0 (відсутній);
- І (мінімальний);
- ІІ (помірний);
- ІІІ (високий).
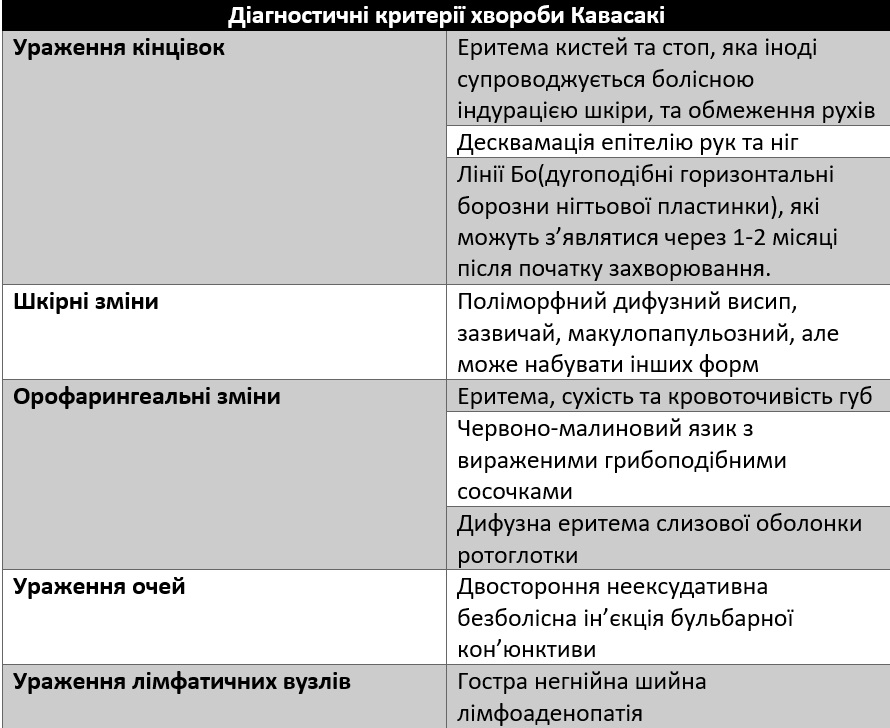
Більшість дітей з ХК потрапляють до лікаря через тривалу лихоманку. Діагностика вимагає підвищення температури тіла(до 38-40°C) тривалістю не менше 5 діб, разом з 4 або 5 основними клінічними ознаками. Досвідчені клініцисти можуть встановити діагноз до 4-го дня захворювання, а пацієнтам із ішемічною хворобою серця можна встановити діагноз при наявності 3 критеріїв.
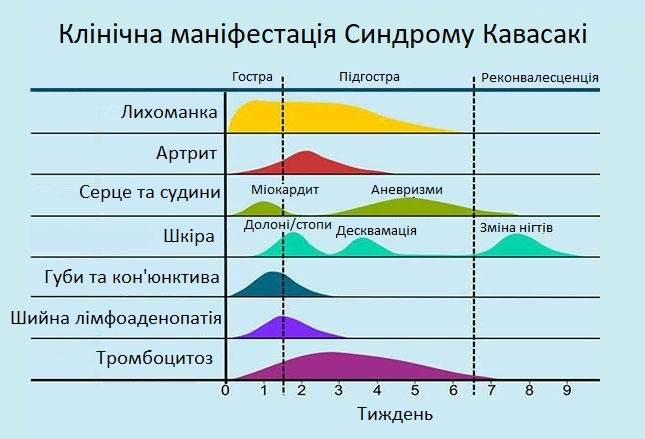
Клінічний перебіг ХК змінюється з часом та умовно поділяється на 3 стадії: гостру, підгостру та реконвалесцентну. Деякі автори додають четверту хронічну фазу.
Гостра стадія
Гостра фаза починається з різкої лихоманки та дратівливості, яка часто корелює з висотою температури і триває близько 7-14 діб. Лихоманка стійка до прийому антибіотиків, але при відповідному внутрішньовенному введенні імуноглобулінів зникає протягом 36 годин.
Окрім лихоманки та вище перерахованих клінічних критеріїв, ХК може ускладнюватись асептичним менінгітом, переднім увеїтом, артеріїтом, який супроводжується розвитком аневризм (у 20% пацієнтів), отитом, міокардитом, перикардитом, пневмонітом, орхітом, вульвітом, перианальною еритемою або десквамацією.
Ураження коронарних артерій, що призводить до розвитку аневризм, інфаркту міокарда, раптової смерті, спостерігається у 25% пацієнтів. Аневризми супроводжуються розвитком тромбів, що вимагає тривалої антикоагулянтної терапії.
Підгостра стадія
Підгостра стадія починається, коли лихоманка вщухає, і триває до 4-6 тижня захворювання. Характерними ознаками цієї стадії є значний тромбоцитоз, артрити або артралгії, ін’єкція кон’юнктиви та серцево-судинні порушення, тому ризик раптової смерті на цій стадії є найвищим.
Стійкість лихоманки понад 2-3 тижні має менш сприятливий прогноз через високий ризик серцевих ускладнень.
Стадія одужання (реконвалесцентна)
Характеризується відсутніми клінічними проявами і триває, як правило, до 3 місяців після початку симптоматики.
Діагностика
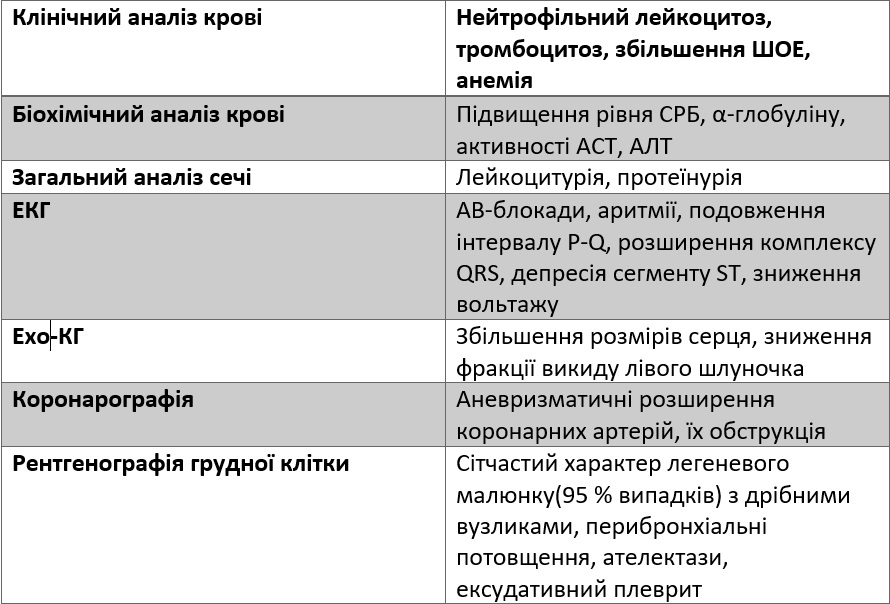
Діагноз встановлюється на основі вище перерахованих критеріїв, допоміжними засобами можуть бути лабораторні та інструментальні дослідження.
Лікування
Для проведення антикоагулянтної терапії в гостру фазу дітям призначають аспірин у дозі 100 мкг/кг/добу в 3 прийоми, в період реконвалесценії - 10 мкг/кг/добу. Лікування проводять до повного зворотнього розвитку аневризм. Використовують також прямі та непрямі антикоагулянти.
Препаратом вибору є імуноглобулін для внутрішньовенного введення, який застосовують у перші 10 діб хвороби. Препарат не лише купірує гострі прояви, але й запобігає утворенню нових аневризм. Для отримання ефекту достатньо одного введення 2 г/кг/добу протягом 10-12 годин. За потреби введення імуноглобуліну можна повторювати.
При резистентності до попередньої терапії можуть додаватись глюкокортикостероїди. При вираженому суглобовому синдромі можуть додаватись НПЗП.
The non-governmental organization INgenius is a Ukrainian-language medical platform that has been promoting evidence-based medicine among the community of doctors in Ukraine since 2016. Our team has created an open database of translated treatment protocols, analytical articles on reliable treatments, and analysis of fuflomycins. We also organize events for doctors on a highly professional level.
If you want even more evidence-based Ukrainian-language content, more interesting experiments, and practical activities, support us with the help of donors!
The funds raised will be spent on:
- technical support of the site;
- the monthly payment for platforms such as ZOOM, telegram, etc.;
- payment for a designer;
- free events;
- advertising.
Each of your contributions is a contribution to the future not only of our platform but also of the progressive development of evidence-based medicine in Ukraine.
Revolution in you!
ingeniusua@gmail.com



