Швидка діагностика є ключовою для пацієнтів, які потрапляють у відділення невідкладної допомоги зі зміненим психічним станом, оскільки він може загрожувати життю цього пацієнта.
Зазвичай використовують шкалу Річмонда (RASS), щоб оцінити рівень свідомості пацієнта та об’єктивно відзначати її зміни. Ця шкала має низьку чутливість для діагностики зміненого психічного стану в геріатричних пацієнтів у відділеннях невідкладної допомоги, але може слугувати допоміжним інструментом.

Делірій зустрічається найчастіше (7-10%) у геріатричних пацієнтів у відділенні невідкладної медичної допомоги, проявляється гострою зміною свідомості та супроводжується когнітивними змінами, які можуть наростати та спадати. Він може проявлятися як гіпер-, так і гіпоактивністю, і не корелює з оцінкою за шкалою. Стан пацієнтів може змінюватися від сонливості до ажитованості та збудженості, і простіше розпізнати делірій саме у стані гіперактивності. Неуважність пацієнта також є важливим критерієм. Крім того, делірій часто сприймають за деменцію, тому слід запитувати у пацієнтів, чи є у них порушення режиму сну, галюцинації, сплутане мислення, млявість або збудження, оскільки ці ознаки не пов’язані з деменцією і, якщо вони присутні, такий стан пацієнта потребує подальшої клінічної оцінки.
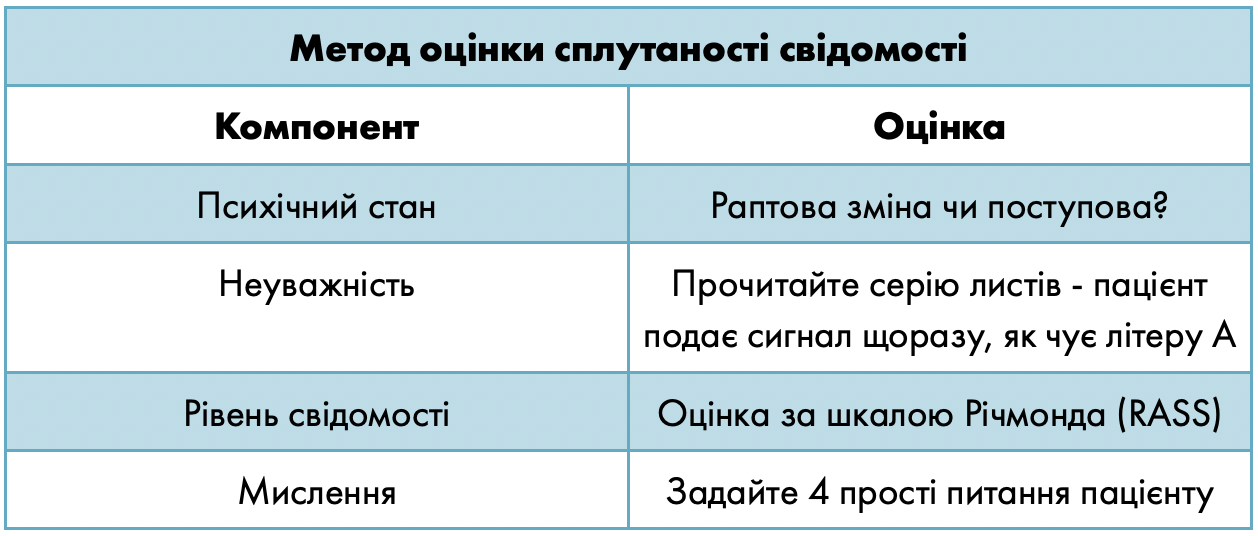
Делірій важко виявити, тому клініцисти можуть використовувати скринінгові тести, наприклад метод оцінки сплутаності свідомості (Confusion Assessment Method, САМ), який може використовуватися у відділенні інтенсивної терапії та невідкладної допомоги. Ці валідовані скринінгові тести оцінюють рівень свідомості і фокусуються на наявності змін психічного стану, неуважності, неорганізованості мислення.
Алгоритм ADEPT (оцінити, діагностувати, проаналізувати, запобігти, лікувати) пропонує стандартизований підхід до діагностики та лікування делірію та його причин :
- Оцінка - встановіть базовий психічний статус пацієнта та час його зміни. Для цього може знадобитися бесіда з членами сім’ї або іншими людьми, що знаходяться в близькому колі пацієнта. Найпоширенішими причинами зміни психічного стану є інфекції, неврологічні розлади та порушення обміну речовин або електролітів.
- Діагноз - делірій, як правило, виникає гостро і проявляється психомоторними розладами, порушенням уваги та свідомості.
- Аналіз - анамнез та фікальний огляд повинні допомогти з’ясувати причину делірію пацієнта. Більшості пацієнтам повинні зробити електрокардіограму, повний аналіз крові, метаболічну панель, тест на рівень глюкози та аналіз сечі з посівом. Додаткове тестування повинно базуватися на симптомах, анамнезі та стані хворого. КТ головного мозку може бути корисним у пацієнта з історією падіння або травми голови, вогнищевими неврологічними симптомами або зміною свідомості.
- Запобігання - уникнення седативних або опіатних препаратів, коли це можливо, і прийом приписаних ліків за графіком може допомогти запобігти делірію.
- Лікування - передбачає усунення причини та уникання втручань, які можуть погіршити стан. Слід почати з немедикаментозних втручань, таких як словесне заспокоєння пацієнта. Якщо ці заходи не допомагають, слід переходити до прийому препаратів. Хоча антипсихотики та бензодіазепіни не рекомендуються у цій віковій групі, однак, якщо це необхідно для забезпечення безпеки пацієнтів, найкращими опціями є низькі дози рисперидону та оланзапіну.
1. Інсульти
В більшості інсульти не впливають на психічний стан пацієнта, однак неможливо повністю виключити таку ймовірність. Оклюзія дистальної частини базилярної артерії може впливати на свідомість пацієнта. Також двосторонні таламічні інфаркти можуть впливати на свідомість та викликати раптову втрату пам’яті.
2. Субдуральна гематома
Геріатричні пацієнти, які потрапляють у відділення невідкладної допомоги з історією недавнього падіння/травмою, або особи, які приймають антикоагулянти, мають бути обстежені для виключення субдуральної гематоми. Сім’я може повідомити про травму чи падіння та когнітивні розлади протягом декількох днів. Хоча ці події проявляються в гострій стадії (<3дні), багато геріатричних пацієнтів потрапляють у відділення із підгострими субдуральними гематомами (4—20 днів). Переважно ці гематоми зумовлені розривом вен, тому кров може повільно накопичуватись протягом кількох днів. Пацієнти, які приймають антикоагулянти, можуть мати випадки спонтанної кровотечі в анамнезі.
3. Гідроцефалія нормального тиску
Гідроцефалія нормального тиску в середньому починається у віці 70 років та прогресує після 80. Пацієнти страждають на когнітивні розлади, порушення ходи (симетричне) та нетримання сечі, що прогресує. В таких випадках слід проводити КТ, яке може візуалізувати вентрикуломегалію. Однак вентрикуломегалія сама по собі (без клінічних ознак) не вказує на гідроцефалію. Для швидкої оцінки пацієнтів може використовуватися the Mini Mental State Examination (MMSE) або Montreal Cognitive Assessment (MoCa).
Труднощі з найменуванням предмеів, галюцинації та нездатність впізнавати членів сім’ї не характерні для гідроцефалії, тому такі клінічні дані мають наштовхнути на інший діагноз.
4. Медикаменти
- Дигоксин. Незважаючи на загальне зменшення кількості призначень дигоксину, багато пацієнтів літнього віку все ще приймають цей препарат, незалежно від його вузького терапевтичного вікна та високого ризику токсичності. Пацієнти можуть повідомляти про нудоту, блювання або діарею на ранньому етапі, але з часом може розвинутися сплутаність свідомості. Токсичність дигоксину може спричинити багато різних типів аритмії, але клініцистам слід шукати депресію сегменту ST, брадикардію, порушення провідності, фібриляцію передсердь або надшлуночкову тахікардію.
- Антихолінергічні препарати. Незважаючи на те, що багато препаратів можуть викликати делірій, найчастішими причинами є прийом препаратів з антихолінергічними властивостями (димедрол, прометазин). У пацієнтів, які приймають антиголінергічні препарати, частіше розвивається делірій, а також може розвинутися затримка сечі, сухість та гіперемія шкіри.
5. Енцефалопатія Верніке
Енцефалопатія Верніке спричинена дефіцитом тіаміну і може проявлятися як зміна ходи, зміна психічного стану та офтальмоплегія. Класично ця енцефалопатія асоційована з алкоголізмом, однак її можна не помітити у інших пацієнтів із ризиком дефіциту тіаміну, наприклад, осіб із онкологічними захворюваннями, або пацієнтів з тривалим недоїданням. У хворих на алкоголізм частіше спостерігаються мозочкові симптоми, тоді як у пацієнтів без алкоголізму частіше спостерігаються очні симптоми та змінений психічний статус.
На жаль, жоден візуалізаційний тест не може підтвердити або спростувати діагноз енцефалопатії Верніке, а відповідь на тіамін або його відсутність не спростовує діагноз.
6. Несудомний епілептичний статус
Безсудомний епілептичний статус є потенційно зворотньою причиною зміненого психічного статусу у людей похилого віку. Цей стан частіше зустрічається у пацієнтів із судомним розладом, тому слід враховувати наявність судом в анамнезі пацієнта. У пацієнтів може спостерігатися зміна свідомості, ехолалія, ністагм, автоматизми або емоційна лабільність. Різкий початок клінічної картини або періодичні епізоди сплутаності свідомості, що тривають від годин до декількох днів, можуть бути характерними для даного стану. Зупинка прийому бензодіазепінів може бути тригером. Жінки схильні до більш високого ризику розвитку цього захворювання. Проведення ЕЕГ є найкращим способом діагностики безсудомного епілептичного статусу.
7. Гіпертонічна енцефалопатія
Змінений психічний статус може бути єдиною ознакою гіпертонічної енцефалопатії або він може супроводжуватися такими симптомами, як втрата зору, головний біль та судоми. Якщо швидко не діагностувати і не лікувати пацієнтів, то цей стан може призвести до коми та смерті. Хоча для діагностики не потрібно КТ головного мозку, однак, якщо воно проведене, то може допомогти візуалізувати ознаки ішемічної хвороби дрібних судин або віддалених лакунарних інфарктів. Магнітно-резонансна томографія (МРТ) може виявити підкіркові мікрокрововиливи.
Клініцисти повинні також знати про задній зворотній синдром лейкоенцефалопатії , який часто спричинений важкою гіпертензією та може проявлятися зміненим психічним станом.
8. Бактеріальний менінгіт
Захворюваність на бактеріальний менінгіт зменшилася з моменту появи вакцинації проти пневмококу та ХІБ- інфекції, але смертність від цього захворювання залишається близькою до 20% для людей похилого віку. Neisseria meningitidis є найпоширенішою причиною серед молодих людей, тоді як Streptococcus pneumoniae є найбільш частим етіологічним чинником у літніх людей. Висип, який спостерігається у багатьох випадках менінгококового менінгіту, не є характерним для пневмококового менінгіту.
Деякі пацієнти геріатричного типу можуть мати класичну тріаду - лихоманка, головний боль та скутість в шиї; однак у інших можуть бути менш специфічні симптоми (наприклад, змінений психічний статус, судоми, зниження свідомості). У третини всіх людей похилого віку з менінгітом також може бути сепсис; а також результати обстеження можуть виявляти афазію, вогнищеві рухові порушення та паралічі черепних нервів.
Тому слід пам’ятати про проведення люмбальної пункції у будь-якого літнього пацієнта з гострими незрозумілими змінами психічного статусу, навіть якщо вони не супроводжуються лихоманкою.
Інші інфекції
Люди старшого віку мають підвищену сприйнятливість до інфекцій через зниження імунітету, а також підвищений ризик затримки діагностики через нетипові прояви. Когнітивна дисфункція часто виникає у геріатричних хворих на пневмонію, інфекції сечовивідних шляхів або сепсис. Гіпоксія та уремія обумовлюють деякі зміни в психічному статусі, тоді як гіпотонія та дегідратація можуть посилити делірій.
Ретельний скринінг на наявність інфекції є важливою частиною у роботі з геріатричними пацієнтами зі зміненим психічним статусом, оскільки рання діагностика та лікування мають вирішальне значення для поліпшення прогнозу, оскільки смертність при сепсисі досі залишається вищою за 20%.
Усім пацієнтам похилого віку зі зміненим психічним статусом, які потрапили до відділення невідкладної допомоги, слід провести рентгенологічне обстеження грудної клітки та загальний аналіз сечі. Деякі дані свідчать про те, що тестування на прокальцитонін та С-реактивний білок можуть допомогти у виявленні інфекцій, однак вони ще не підтверджені.
Продовжують з’являтися нові дані про вплив COVID-19 на людей похилого віку. Одне багатоцентрове дослідження показало, що делірій був у 28% пацієнтів старшого віку із COVID-19, які потрапили у відділення невідкладної допомоги, причому делірій був шостим найпоширенішим симптомом даної інфекції у цій віковій групі. Близько 40% геріатричних хворих на COVID-19 не мали класичних ознак, лихоманки або кашлю. Клініцисти повинні включати COVID-19 у диференційну діагностику для літніх людей з делірієм і пам’ятати, що у цих пацієнтів підвищений ризик декомпенсації.
The non-governmental organization INgenius is a Ukrainian-language medical platform that has been promoting evidence-based medicine among the community of doctors in Ukraine since 2016. Our team has created an open database of translated treatment protocols, analytical articles on reliable treatments, and analysis of fuflomycins. We also organize events for doctors on a highly professional level.
If you want even more evidence-based Ukrainian-language content, more interesting experiments, and practical activities, support us with the help of donors!
The funds raised will be spent on:
- technical support of the site;
- the monthly payment for platforms such as ZOOM, telegram, etc.;
- payment for a designer;
- free events;
- advertising.
Each of your contributions is a contribution to the future not only of our platform but also of the progressive development of evidence-based medicine in Ukraine.
Revolution in you!
ingeniusua@gmail.com