
Хромобластомікоз – це хронічне грибкове інфекційне захворювання шкіри та підшкірної жирової клітковини, викликане потраплянням патогенних грибів (зазвичай Fonsecaea pedrosoi, Phialophora verrucosa, Cladosporium carrionii, Fonsecaea compacta) у рану.
Найбільш поширене серед сільського населення в країнах з тропічним кліматом: Мадагаскар, Бразилія, країни Південної Америки. Важливо не плутати хромобластомікоз з мікозами іншого походження на зразок міцетоми та феогіфомікозу.
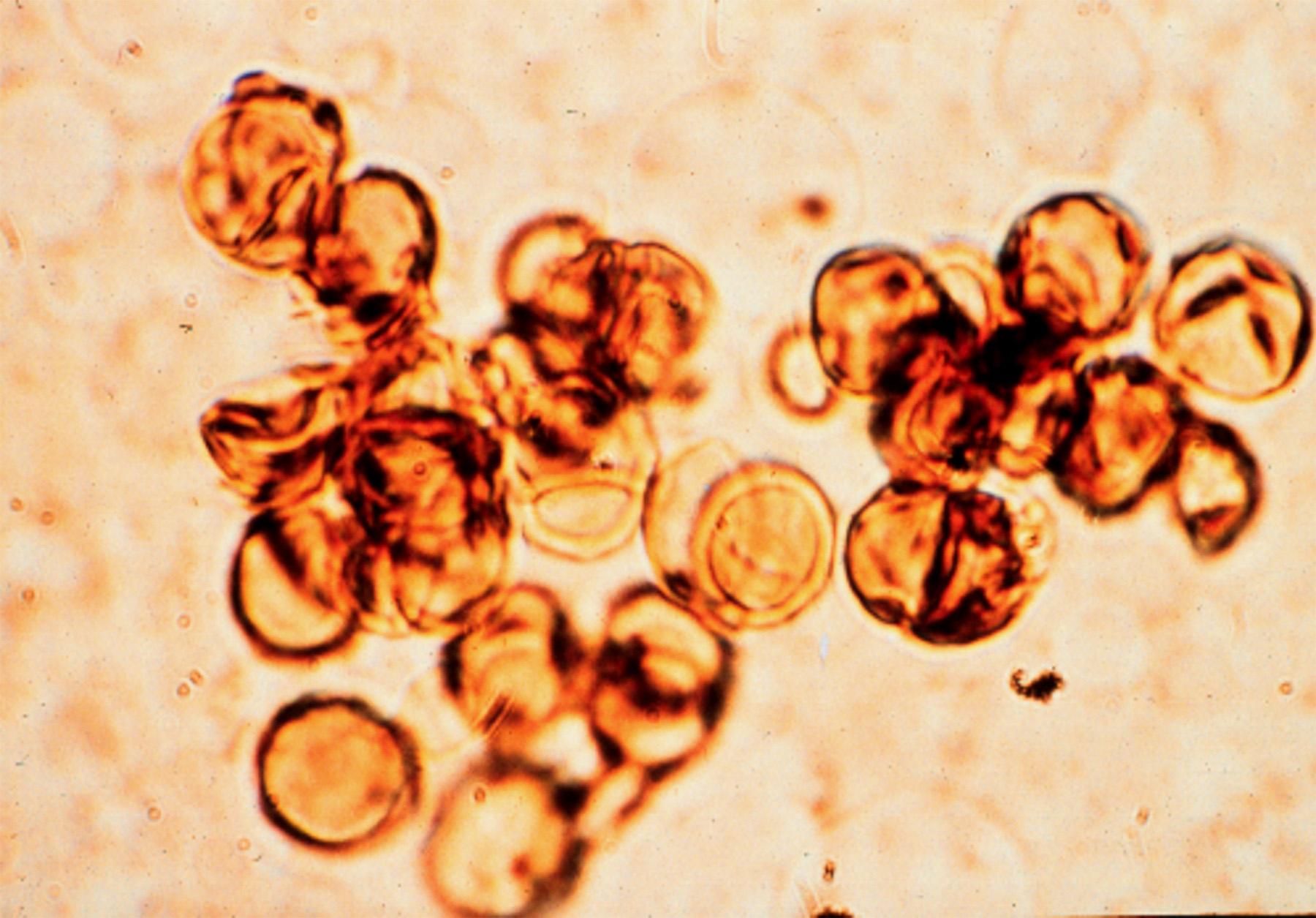
Характерною особливістю хромобластомікозу є наявність у біоптаті ураженої ділянки так званих тілець Медлара – склерозованих округлих клітин з тонкою стінкою, діаметром 4-12 нм, що по кольору нагадують сигару.
В більшості випадків захворювання перебігає в локалізованій формі, проте можливі вкрай рідкісні варіанти з лімфогенним або гематогенним метастазуванням та утворенням віддалених ділянок ураження.
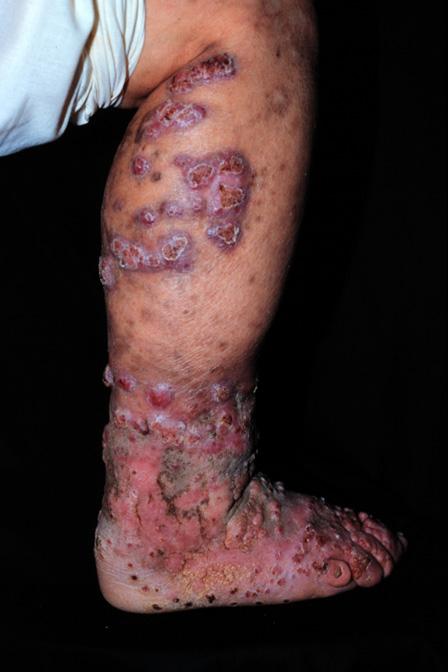
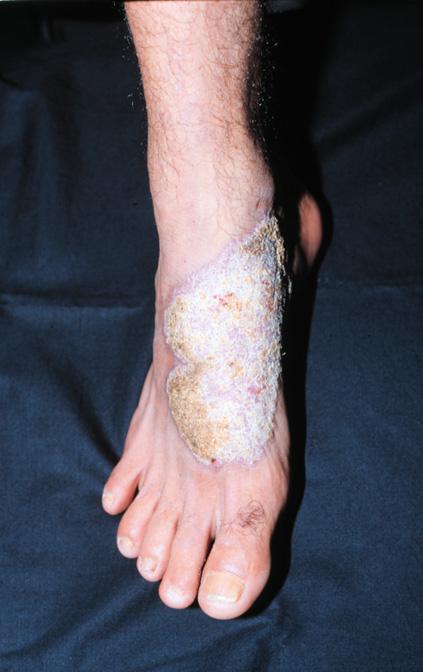
Вузлова форма грибкового ураження нагадує по структурі цвітну капусту (щось на кшталт бородавки), в той час як бляшкова форма характеризується ділянкою ураження з чіткими межами, в центрі якої знаходиться атрофічна жовтувата рубцева тканина. При обох формах захворювання можлива поява на шкірі чорних вкраплень, в яких зазвичай знаходять збудника.
Доволі часто спостерігається вторинне інфікування бактеріями, що викликає наявність неприємного запаху та, на думку деяких дослідників, призводить до лімфостазу та розвитку елефінтазу (слоновості).
Джерело: Medscape
Як вже зазначалося, гематогенне та лімфогенне поширення хоча і можливе, проте трапляється вкрай рідко. Однак, збудник може поширюватись вглиб тканин аж до кісток.
До ускладнень хромобластомікозу відносять виразкування, вторинну бактеріальну інфекцію, лімфогенний набряк, що призводить до слоновості, та міази. Описують випадки малігнізації (плоскоклітинний рак шкіри) та випадки дисемінації збудників із шкіри в головний мозок.
ДІАГНОСТИКА
Для діагностики використовують пряму мікроскопію зішкрібу ураженої ділянки, зафарбованої 10% розчином гідроксиду калію. Під мікроскопом спостерігаються вже раніше згадані тільця Медлара — округлі склерозовані клітини з тонкою стінкою кольору сигари або «мідного пенні». Хоча виявлення тілець Медлера є патогномонічним для хромобластомікозу, цей метод дослідження не дає змоги конкретно ідентифікувати збудника.
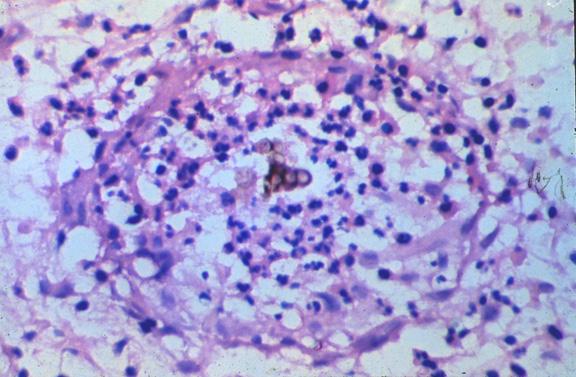
Також можливе використання класичного забарвлення гематоксиліном та еозином — при мікроскопії будемо спостерігати сигарного кольору грибок, псевдоепітеліоматозну гіперплазію епідермісу з дифузним лімфомононуклеарним інфільтратом в дермі.
Джерело: Medscape
ІСТОРІЯ
Перші згадки про інфекцію датуються 1914-им роком, коли лікар німецького походження Max Rudolph, перебуваючи у Бразилії, описав наявність специфічного ураження шкіри у 6 пацієнтів. Пізніше лікарю вдалося виростити темно-сірі колонії грибів, що нагадували хутро, з матеріалу, отриманого у 4 з 6 вищезазначених пацієнтів. Після Rudolph дійшов хибного висновку, що знайдені колонії відносяться до бластоміцет. Дивно, але німець не описав гістологічну картину своєї знахідки. Натомість це зробили Lane та Medlar (ім’я якого і носять характерні клітини біоптату) роком пізніше.
У 1920 році на цей раз двоє бразильських лікарів — Pedroso та Gomes— описали схожу картину захворювання у 4 пацієнтів, яких спостерігали ще з 1911 року. Дослідники дійшли висновку, що дане захворювання викликане грибом Phialophora verrucose.
І лише через два роки, у 1922-му, Brumpt виявив, що гриби, описані Pedroso та Gomes як Phialophora verrucose, насправді є зовсім іншим грибом, що отримав назву
Hormodendrum pedrosoі, а пізніше був перейменований у Fonsecaea pedrosoi.До 1930 року хромобластомікоз вже описували у Франції, Індонезії та Польші.
На сьогодні найпоширенішими збудниками хромобластомікозу є F. pedrosoi, P. verrucosa, C. carrionii та F. Compacta
ЕПІДЕМІОЛОГІЯ
Випадки захворювання на хромобластомікоз описують по всьому світу, проте зазвичай збудники захворювання мешкають в країнах з тропічним та субтропічним кліматом в межах 30⁰ північної і 30⁰ південної широти та найчастіше вражають мешканців Північної, Центральної та Південної Америки, які працюють у сільському господарстві.
Однак, захворювання також зустрічається в континентальній Європі, Англії, Індії, Південній Африці та Австралії, а найбільша кількість хворих в світі зосереджена на Мадагаскарі та в Бразилії.
Варто зазначити, що збудник F. pedrosoi частіше виявляють в країнах з вологим кліматом (тому не дивно, що вперше його описали саме в Бразилії, помилково прийнявши за інший вид), а C. Carrionii – в сухих регіонах.
Збудники хромобластомікозу живуть у корі дерев, на листях пальм, у траві, землі та навіть на голках деяких кактусів (наприклад, у Венесуелі) та потрапляють до організму людини через ушкоджену шкіру. Тому бразильський фермер наражає себе на доволі велику небезпеку зараження, босоніж збираючи маракую чи гуаву.
Зазвичай перші ознаки захворювання з’являються на місці поранення, про яке хворий може навіть не пам’ятати. Найчастіше вражаються нижні кінцівки, особливо ступні (згадуємо босоногого фермера). Хоча описуються випадки ураження сідниць (в Бразилії вчені навіть намагалися знайти збудників в пальмі бабасу, на лушпинні якої дуже люблять відпочивати втомлені робітники після важкого дня, але безуспішно), верхніх кінцівок та іноді навіть обличчя, грудей та пахв.
На місці ушкодження (іноді навіть через декілька років після) з’являється маленька червона безболісна папула. З часом папула збільшується, з’являється лущення та інфільтрат, що в результаті призводить до розвитку одного з двох найпоширеніших варіантів захворювання: вузлової або бляшкової форми. В обох випадках спостерігається бородавчасте (веррукозне) ураження шкіри з подальшим поширенням на здорові тканини.
Джерело: Medscape
Джерело: Medscape
Для легшої ідентифікації рекомендують також вивчати чорні вкраплення з ділянки ураження.
У 2005 році Miranda et al. запропонували використання вінілової липкої стрічки для отримання зразків збудників з рогового шару епідермісу.
Культури грибів-збудників хромобластомікозу на поживних середовищах поводять себе майже однаково — як їх описав їх у далекому 1914 році Max Rudolph — темно-вельветові колонії з чорним аверсом, що дуже повільно ростуть. Відрізнити один збудник від іншого допомагає детальне вивчення особливостей росту, наприклад, тип росту конідій.
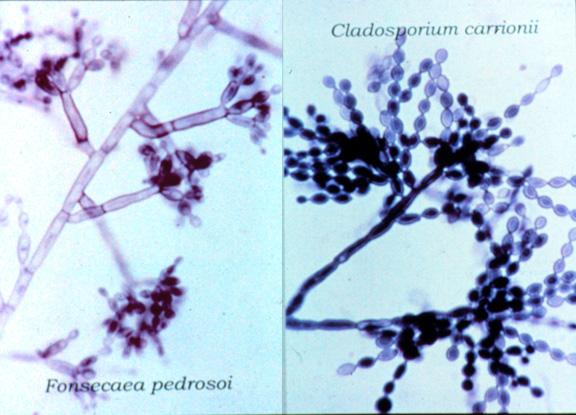
Джерело: Medscape
Серологічні методи діагностики використовуються більше в дослідницьких цілях (іноді використовують імунублотинг для виявлення F. pedrosoi, а також імуноферментне дослідження для виявлення антигенів C. carrionii при оцінці результатів лікування)
Дуплексну полімеразну ланцюгову реакцію використовують для ідентифікації грибів роду Fonsecaea, особливо для виявлення штамів, які важко ідентифікувати за допомогою морфологічних особливостей.
Засоби візуалізації застосовують лише при підозрі ураження грибком кісток (що буває вкрай рідко).
ВСТАНОВЛЕННЯ СТУПЕНЮ ВАЖКОСТІ ЗАХВОРЮВАННЯ
Після проведення всіх необхідних досліджень для точнішого формулювання діагнозу бажано встановити ступінь важкості захворювання. Для цього використовується шкала, запропонована Castro у 1999 році, для якої входять:
- розмір ділянки ураження: 1 бал за розмір менше 25 см2, 2 бали за розмір від 25 см2 до 100 см2 иа 3 бали за площу ураження більше 100 см2;
- кількість уражених ділянок: 1 бал за одну ділянку, 2 бали від 2 до 5 ділянок і 3 бали за більше 5 уражених ділянок;
- наявність ускладнень: по 1 балу за наявність одного з ускладнень (лімфогенний набряк, виразкування, вторинна інфекція).
Відповідно, якщо сума балів до трьох, встановлюють легку стадію захворювання, від 4 до 6 — середню, більше 7 —;важку.
ЛІКУВАННЯ
Отже, діагноз поставлений і ми нарешті переходимо до, мабуть, найцікавішого питання – лікування хромобластомікозу.
Одна з особливостей хромобластомікозу – це його висока резистентність до лікування. По-перше, він абсолютно нечутливий по місцевих протигрибкових препаратів. По-друге, навіть при довготривалому застосування системних протигрибкових препаратів результати лікування дуже відрізняються у багатьох пацієнтів.
Багато авторів вказують, що найкращим вибором є застосування 200-400 мг ітраконазолу на день перорально. Автори вказують, що поліпшення відмічається після декількох місяців застосування препарату. Лікування важких випадків захворювання може тривати роками і доволі рідко закінчуються повним одужанням.
В одному випробуванні, в якому приняв участь 51 пацієнт, дослідники отримали наступні результати: 31% пацієнтів одужали, у 57% відмічалось значне покращення і ще у 12% не відмічалось жодного ефекту від лікування. Далі відмічається, що для маленької ділянки ураження найкращий ефект спостерігається при застосування кріодеструкції, а для значного ураження – ітраконазол або, в деяких випадках, комбінацію обох методів.
Кріодеструкція з використанням рідкого азоту — один з основних методів лікування, особливо для невеликих ділянок. Однак, іноді пацієнт потребує до 40 сеансів кріодеструкції для отримання задовільного терапевтичного ефекту.
Ще одне дослідження вказує на ефективність комбінації ітраконазолу та тербінафіну для лікування хромобластомікозу легкого ступеня, викликаного F. monophora.
Описуються випадки успішного лікування пацієнтів на Мадагаскарі з застосування тербінафіну у дозуванні 500 мг/день. Однак, препарат доволі дорогий, а лікування триває не менше декількох місяців (в середньому 6-12 місяців).
Позаконазол, похідна ітраконазолу, схвалений FDA для профілактики аспергільозу та кандидозу у пацієнтів із значною імуносупресією, у третій фазі клінічних випробувань у дозуванні 800 мг/день показує свою ефективність у 82% пацієнтів з резистентним до інших протигрибкових препаратів хромобластомікозом.
Описується випадок успішного лікування одного пацієнта з резистентним до ітраконазолу та тербінафіну хромобластомікозом із застосуванням фотодинамічної терапії 5-амінолевуліновою кислотою, а потім — комбінацією з 200 мг вориконазолу та 250 мг тербінафіну.
Ускладнення лікують симптоматично: лімфогенний набряк — за допомогою дренування лімфи та фізіотерапії, а у випадку виразкування та приєднання вторинної інфекції — шляхом обробки рани та, в деяких випадках, прийомом пероральних антибіотиків.
Отож, якщо опинитесь на Мадагаскарі або в бразильських тропіках, вдягайте закрите взуття та захищайте від гілок та ліан свою шкіру. Бо інакше ви ризикуєте привезти з мандрівки не тільки сувеніри.
Громадська організація INgenius – україномовна медична платформа, що пропагує доказову медицину серед спільноти лікарів в Україні з 2016 року. Наша команда створила відкриту базу з перекладених протоколів лікування, аналітичних статей про достовірні методи лікування та розбори фуфломіцинів. Також ми організовуємо на високому рівні події для медиків.
Якщо Ви хочете ще більше доказового україномовного контенту, цікавіших експериментів та практичних заходів, підтримайте нас за допомогою донатів!
Зібрані кошти будуть витрачені на:
- технічне забезпечення сайту;
- щомісячний платіж за платформи такі як ZOOM, telegram і т.д.;
- оплату дизайнера;
- безкоштовні заходи;
- рекламу.
Кожний Ваш внесок - це вклад у майбутнє не тільки наше як платформи, але й також у прогресивний розвиток доказової медицини в України.
Revolution in you!
Кожний Ваш внесок - це вклад у майбутнє не тільки наше як платформи, але й також у прогресивний розвиток доказової медицини в України.
Revolution in you!

info@ingeniusua.org